Ημερήσια ηλεκτρονική εφημερίδα, Αρ. φύλλου 4968
Λοιμώξεις του ουροποιητικού συστήματος Η εισβολή και πολλαπλασιασμός μικροβίων, ιών, παρασίτων στον ανθρώπινο οργανισμό που προσβάλει το ουροποιητικό σύστημα, ορίζεται σαν ουρολοίμωξη (Uninary Infection Tract - UITs).
Η εισβολή και πολλαπλασιασμός μικροβίων, ιών, παρασίτων στον ανθρώπινο οργανισμό που προσβάλει το ουροποιητικό σύστημα, ορίζεται σαν ουρολοίμωξη (Uninary Infection Tract - UITs).
Οι UITs, διακρίνονται:
Α) Σε λοιμώξεις με συμπτώματα.
Β) Σε λοιμώξεις χωρίς συμπτώματα (υποκλινικές μορφές).
Γ) Σε λοιμώξεις οξείες – χρόνιες.
Δ) Λοιμώξεις ανωτέρου – κατωτέρου ουροποιητικού συστήματος.
Ε) Ουρολοιμώξεις επιπεπλεγμένες – όχι επιπεπλεγμένες.
ΚΛΙΝΙΚΗ ΤΑΞΙΝΟΜΗΣΗ ΟΥΡΟΛΟΙΜΩΞΕΩΝ
ΠΡΩΤΗ ΛΟΙΜΩΞΗ: Κλινικά και εργαστηριακά η πρώτη εμφάνιση ουρολοίμωξης. Η λοίμωξη αυτή ανταποκρίνεται σε όλα σχεδόν τα αντιμικροβιακά φάρμακα.
ΕΠΙΜΟΝΗ ΜΙΚΡΟΒΙΟΥΡΙΑ: Η διατήρηση του μικροβίου στα ούρα δηλώνει ότι η αρχική θεραπευτική αντιμετώπιση του αρρώστου ήταν ανεπαρκής. Χαρακτηρίζεται από την παρουσία του ίδιου μικρόβιου στην καλλιέργεια ούρων και οφείλεται στην αντοχή του μικροβίου στο αντιβιοτικό που χρησιμοποιήθηκε.
ΕΠΑΝΑΜΟΛΥΝΣΗ ΕΠΑΝΕΜΦΑΝΙΣΗ ΟΥΡΟΛΟΙΜΩΞΗΣ: Νέα ουρολοίμωξη από διαφορετικό παθογόνο μικρόβιο με συχνά εστία εκτός του ουροποιητικού συστήματος. Είναι πιο συνήθως στις γυναίκες παρά στους άνδρες.
Πλειονότητα των UTIs προκαλείται :
1. Από μικρόβια που προέρχονται από ο έντερο.
2. Από σεξουαλικά μεταδιδόμενες ασθένειες (σύφιλις – γονόρροια – μυκόπλασμα – χλαμύδια – ουρεόπλασμα – HIV – έρπης γεννητικών οργάνων).
3. Από μυκοβακτηρίδια.
4. Από παράσιτα (φιλαρίαση, τριχομονοδίαση, λεϊσμανίαση, ελονοσία, σχιστοσωμίαση).
5. Από ιούς (αδενοϊοί: προκαλούν αιμορραγική κυστίτιδα).
6. Από μύκητες: καντιτίαση – ιστοπλάσμωση.
Υφίστανται στον ανθρώπινο οργανισμό μηχανισμοί οι οποίοι διατηρούν την ασηψία ουροποιητικού συστήματος και είναι:
α) Όξινο περιβάλλον των ούρων.
β) Συχνή κένωση χωρίς υπόλειμμα ούρων δηλαδή συχνές.
γ) Οι ανατομικοί σφυγκτήρες (ουρητήρων και ουρήθρας).
δ) Ανοσολογικοί και βλεννογονικοί φραγμοί.
Ποσοστό 95% των UITs συμβαίνουν όταν τα μικρόβια μετακινούνται από την ουρήθρα προς την ουροδόχο κύστη και στην περίπτωση της οξείας πυελονεφρίτιδας ανιόντων προσβάλλουν το νεφρικό παρέγχυμα.
Το υπόλοιπο 5% των UITs έχουν αιματογενή αιτιολογία.
Ποσοστό 65% των νοσηλευόμενων ασθενών στα Νοσοκομεία εμφανίζουν UITs.
Διαίρεση των ουρολοιμώξεων που έχει κλινική σημασία, είναι:
Οι επιπεπλεγμένες μορφές και μη μορφές αυτών.
Επιπεπλεγμένες μορφές θεωρούνται οι ουρολοιμώξεις οι οποίες εμφανίζουν παράγοντες, αίτια που δημιουργούν και συντηρούν τις ανιούσες ουρολοιμώξεις όπως στάση των ούρων, ανωμαλίες, αποφράξεις.
Τέτοια αίτια επίσης είναι:
- Καθετηριασμοί ουροδόχου κύστεως.
- Ύπαρξη διπλών ουροφόρων οδών – ουρητήρες.
- Τοποθέτηση «big tail» - ουροκαθετήρων.
- Κυστεοσκόπηση.
- Εκκολπώματα ουροχόδου κύστης.
- Ανατομικές ανωμαλίες του ουροποιητικού η οποία μπορεί να συμβούν στην κύηση, νευρογενή κύστη, στη σκλήρυνση κατά πλάκας, στην υπερτροφία προστάτη.
- Μη καλή κένωση ουροδόχου κύστεως (κύηση – νευρογενής κύστη – σκλήρυνση κατά πλάκα – υπερτροφία προστάτου).
- Ανατομικές ανωμαλίες.
Στα μικρά παιδιά σαν αίτιο ουρολοιμώξεων είναι πολύ συχνή η κυστεουρηθρική παλινδρόμηση (ποσοστό 30% - 40% στις ουρολοιμώξεις των παιδιών) η οποία προκαλείται από ανατομική ανωμαλία στην ουρητική κυστική βαλβίδα.
Οι μη επιπεπλεγμένες ουρολοιμώξεις είναι περισσότερο κοινές σε γυναίκες αλλά στις νεώτερες ηλικίες του ανδρικού φύλου (όπου η έφεση για μη ελεγχόμενο sex και η μη χρήση προφυλακτικού το οποίο σήμερα αποτελεί απαραίτητο στάδιο σε κάθε ερωτική επαφή, είναι πολύ συχνές καταστάσεις.
Παράγοντες κινδύνου των ουρολοιμώξεων μπορεί να είναι ΤΡΟΠΟΠΟΙΗΣΙΜΟΙ και να σχετίζονται είτε με τη σεξουαλική δραστηριότητα και σεξουαλικές κατευθύνσεις (οι αμφίφυλοι εμφανίζουν πολλές ουρολοιμώξεις είτε με την ηλικία του ατόμου – νεότεροι περισσότερες πιθανότητες ουρολοιμώξεων) αλλά και μη τροποποιήσιμος παράγοντας κινδύνου και αφορούν την γενετική προδιάθεση του ατόμου (αυξημένη συχνότητα ουρολοιμώξεων στις γυναίκες που στο άμεσο οικογενειακό περιβάλλον είχαν μέλη που έπασχαν από υποτροπιάζουσες ουρολοιμώξεις).
Επίσης άλλος γενετικός παράγοντας αναφέρεται το non-secretor status για τα αντιγόνα των ομάδων αίματος Α, Β, Ο (μη εκκρίνοντα αντιγόνα, ομάδες ατόμων), δηλαδή άτομα τα οποία ανεξάρτητα της ομάδας αίματος που διαθέτουν εκκρίνουν ή όχι αντιγόνα στα βιολογικά υγρά (γαστρικό υγρό – σίελο – βλέννα – ουροποιητικό σύστημα).
Η παρουσία εκκριτικών αντιγόνων (Secretor Se) επηρεάζει δραστικά τους υδρατάνθρακες οι οποίοι λαμβάνουν μέρος σαν δομικά στοιχεία σε ένζυμα (π.χ. αλκαλική φωσφατάση) όπως και στα διάφορα υγρά του οργανισμού (σίελος – γαστρικά υγρά) με τελικό αποτέλεσμα πρόκληση μεταβολικών δυσλειτουργιών και ανοσολογικών αντιδράσεων.
Ποσοστό 80% του γενικού πληθυσμού ανήκει στην εκκριτική ομάδα.
ΤΡΟΠΟΠΟΙΗΣΙΜΟΙ ΠΑΡΑΓΟΝΤΕΣ
Οι ουρολοιμώξεις στις νέες γυναίκες (προ της εμμηνόπαυσης) σχετίζονται άμεσα με τη σεξουαλική τους δραστηριότητα ενώ μετά την εμμηνόπαυση η ατροφία του κόλπου (ανεπάρκεια οιστρογόνων) – αυξημένη στάση ούρων – ιστορικό χειρουργικών επεμβάσεων ουροποιογεννητικού συστήματος – παρουσία κυστεοκήλης – ακράτεια ούρων, προκαλούν ουρολοιμώξεις.
Επίσης οι γυναίκες που πάσχουν από Σακχαρώδη Διαβήτη (ΣΔ) εμφανίζουν επεισόδια με κλινικά συμπτώματα 2 – 3 φορές συχνότερα συγκριτικά με τις γυναίκες χωρίς ΣΔ.
Επίσης, η συχνότητα της σεξουαλικής επαφής, οι αλλαγές ερωτικού συντρόφου εντός του προηγούμενου έτους – πλημμελής υγιεινή – μη καλή ενυδάτωση – αναστολή ούρησης – νάιλον εσώρουχα, ορισμένες σεξουαλικές συνήθειες (μη χρήση προφυλακτικού, όχι ούρηση μετά την σεξουαλική επαφή – χρήση αντισυλληπτικών μέσων (π.χ. διαφράγματος) – σπερματοκτόνα προκαλούν ουρολοιμώξεις.
Επίσης άλλος παράγοντας που ευνοεί τις ουρολοιμώξεις στις γυναίκες είναι η πρόσφατη (προηγούμενη 2 – 4 εβδομάδες) χρήση αντιβιοτικών, τα οποία διαταράσσουν την φυσιολογική χλωρίδα του κόλπου.
Πύλη εισόδου των μικροβίων που προκαλούν την λοίμωξη είναι η περιουρηθρικές περιοχές.
Οι γυναίκες είναι περισσότερο επιρρεπής στις ουρολοιμώξεις από τους άνδρες επειδή ανατομικά η ουρήθρα τους είναι βραχύτερη και σε στενή γειτνίαση με τον πρωκτό.
ΣΥΧΝΟΤΗΤΑ
Η αληθινή συχνότητα των ουρολοιμώξεων είναι ασαφής. Γενικά 1 στις 3 γυναίκες παρουσιάζει 1 επεισόδιο ουρολοίμωξης στη διάρκεια της ζωής της.
Περίπου 7 εκατομμύρια περιπτώσεις οξείας κυστίτιδας διαγιγνώσκονται κάθε χρόνο (στατιστική ΗΠΑ), αλλά πιθανόν ο πραγματικός αριθμός είναι πολύ μεγαλύτερος επειδή ποσοστό 50% των γυναικών δεν πάνε στο γιατρό τους.
Ομάδες οι οποίες εμφανίζουν αυξημένα ποσοστά ουρολοιμώξεων, είναι:
- ΕΓΚΥΟΙ ΓΥΝΑΙΚΕΣ
- ΗΛΙΚΙΩΜΕΝΑ ΑΤΟΜΑ
- ΑΤΟΜΑ ΜΕ ΝΕΥΡΟΛΟΓΙΚΑ ΠΡΟΒΛΗΜΑΤΑ (βλάβες σπονδυλικής στήλης)
- ΑΤΟΜΑ ΠΟΥ ΠΑΣΧΟΥΝ ΑΠΟ ΣΔ
- ΣΚΛΗΡΥΝΣΗ ΚΑΤΑ ΠΛΑΚΑΣ
- ΑΣΘΕΝΕΙΣ ΜΕ ΣΥΝΔΡΟΜΟ ΕΠΙΚΤΗΤΗΣ ΑΝΟΣΟΛΟΓΙΚΗΣ ΑΝΕΠΑΡΚΕΙΑΣ (AIDS)
- ΑΝΑΤΟΜΙΚΕΣ ΑΝΩΜΑΛΙΕΣ ΟΥΡΟΓΕΝΝΗΤΙΚΟΥ ΣΥΣΤΗΜΑΤΟΣ
Ο ΚΑΘΕΤΗΡΙΑΣΜΟΣ ΤΗΣ ΟΥΡΟΔΟΧΟΥ ΚΥΣΤΕΩΣ ΑΠΟΤΕΛΕΙ ΤΗΝ ΠΙΟ ΚΟΙΝΗ ΝΟΣΟΚΟΜΕΙΑΚΗ ΛΟΙΜΩΞΗ ΜΕ ΕΜΦΑΝΙΣΗ > 1.000.000 ΠΕΡΙΣΤΑΤΙΚΩΝ ΣΤΑ ΝΟΣΟΚΟΜΕΙΑ.
ΟΙ ΚΙΝΔΥΝΟΙ ΕΜΦΑΝΙΣΗΣ ΟΥΡΟΛΟΙΜΩΞΗΣ ΜΕΤΑ ΤΟΝ ΚΑΘΕΤΗΡΙΑΣΜΟ ΑΥΞΑΝΟΥΝ ΠΑΡΑΛΛΗΛΑ ΜΕ ΤΗ ΔΙΑΡΚΕΙΑ ΤΟΥ ΚΑΘΕΤΗΡΙΑΣΜΟΥ.
ΣΤΟΥΣ ΠΕΡΙΠΑΤΙΚΟΥΣ ΑΣΘΕΝΕΙΣ UITs ΑΠΟΤΕΛΟΥΝ ΤΟ 25% ΤΩΝ ΣΥΝΟΛΙΚΩΝ ΛΟΙΜΩΞΕΩΝ.
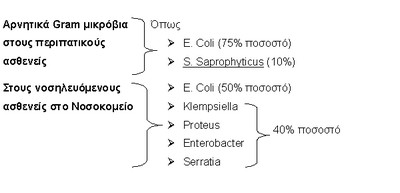
Gram+ μικρόβια όπως → ο Enterococcus faecalis – S. Saptophyticus → S. aureus για το υπόλοιπο ποσοστό.
ΟΥΡΟΛΟΙΜΩΞΕΙΣ ΣΤΙΣ ΓΥΝΑΙΚΕΣ
Όπως ελέχθη οι ουρολοιμώξεις εμφανίζονται συχνότερα στις γυναίκες (βραχύτερη ουρήθρα – γειτνίαση κόλπου με περίνεο).
Συνήθως αφορούν το κατώτερο ουροποιητικό σύστημα και εκδηλώνονται:
1. Σαν ασυμπτωματική μικροβιουρία.
2. Σαν οξεία κυστίτιδα.
3. Σαν ουρηθρικό σύνδρομο.
4. Οξεία πυελονεφρίτιδα.
Η κυστίτιδα οφείλεται συνήθως στο E. Coli (μικρόβιο του ΓΕΣ). Σεξουαλικές επαφές προκαλούν κυστίτιδα, αλλά αυτό δεν είναι απαραίτητο για την δημιουργία ουρολοίμωξης.
Η ουρηθρίτιδα – ουρηθρικό σύνδρομο προκαλείται συνήθως από σεξουαλικά μεταδιδόμενα νοσήματα (έρπητας – γονόρροια – χλαμύδια).
ΟΥΡΟΛΟΙΜΩΞΕΙΣ ΣΤΟΥΣ ΑΝΔΡΕΣ
Εκδηλώνονται με συμπτώματα κυστίτιδας (δυσουρία, συχνοουρία, έπειξη προς ούρηση, στραγγουρία* και συμπτώματα απόφραξης (μείωση ακτίνας ούρων, δυσκολία έναρξης ούρησης, αδυναμία κένωσης της κύστης, νυκτουρία, ούρηση σε 2 ακτίνες (τα συμπτώματα απόφραξης υποδηλώνουν συμμετοχή του προστάτη αδένα στην φλεγμονή).
Στραγγουρία: αποβολή ούρων με ρυθμό σταγόνων.
Όλα τα παραπάνω συμπτώματα αν συνοδεύονται από μικροβιουρία ή πνουρία, υπερηβικό πόνο, πόνο στην περιοχή θυρεοειδή νεύρου* και δυσκολία, ενοχλήσεις κατά την εκσπερμάτιση ή αιμοσπερμία αποτελούν διαγνωστικά στοιχεία χρόνιας προστατίτιδας.
Ο οξεία μικροβιακή προστατίτιδα εκτός από τα παραπάνω συμπτώματα προκαλεί ρίγη, υψηλό πυρετό, έντονο περινεϊκό πόνο.
Θυρεοειδές νεύρο: Νευρώνει την άρθρωση του ισχίου σε συνεργασία με μηριαίο νεύρο και μυϊκές ομάδες.
Πιστεύεται ότι ποσοστό 80% των επαναμολύνσεων-ουρολοιμώξεων οφείλεται σε μειωμένη αντίσταση του ανοσολογικού συστήματος του οργανισμού.
ΟΥΡΟΛΟΙΜΩΞΕΙΣ ΣΕ ΕΙΔΙΚΕΣ ΟΜΑΔΕΣ ΑΤΟΜΩΝ
• Ουρολοίμωξη κατά την εγκυμοσύνη: Ανατομικές, ορμονικές διαταραχές που συνοδεύουν την εγκυμοσύνη αυξάνουν την ευαισθησία της εγκύου γυναίκας στις ουρολοιμώξεις.
Τέτοιοι παράγοντες είναι:
- Μηχανική πίεση των ουρητήρων από το κύημα.
- Διεύρυνση του αυλού τους από την έκκριση ορμονών.
- Ατονία των μυϊκών στοιβάδων των ουρητήρων και γενικά του αποχευτικού συστήματος της εγκύου
Η ουρολοίμωξη κατά την εγκυμοσύνη πρέπει και να διαγνωστεί έγκαιρα αλλά και να θεραπευτεί επειδή μπορεί να εξελιχθεί σε οξεία πυελονεφρίτιδα με κίνδυνο πρόκλησης ακόμα και πρόωρου τοκετού. Παράδειγμα αποτελεί η ασυμπτωματική «μικροβιουρία» παρατηρείται σε 15% των εγκύων και η οποία θεραπεύεται κατάλληλα.
Ενεργός πυελονεφρίτιδα μπορεί να υπάρχει στις έγκυες γυναίκες χωρίς συμπτώματα (χωρίς να προηγείται πολλές φορές η μικροβιουρία).
Η χωρίς συμπτώματα μικροβουρία, οι ουρολοιμώξεις, η πυελονεφρίτιδα αυξάνουν τον κίνδυνο του πρόωρου τοκετού, αποβολής του εμβρύου.
Διάγνωση: Γενική ούρων – καλλιέργεια ούρων.
Θεραπεία
Η εμφανιζόμενη μικροβιουρία στις έγκυες γυναίκες θεραπεύονται σαν αληθείς ουρολοιμώξεις. Οι έγκυες σε μικροβιουρία παρακολουθούνται με καλλιέργειες ούρων κάθε μήνα.
Εμπειρική θεραπεία
- Cephalexin
- Nitrofurantoin
- Trimethoprim/Sulfamethexazole
Μετά την χορήγηση θεραπείας επανάληψη της ουροκαλλιέργειας.
• Ουρολοιμώξεις στα παιδιά
Τα συμπτώματα του παιδιού με ουρολοίμωξη έχουν άμεση σχέση με την ηλικία του.
Στα βρέφη οι ουρολοιμώξεις εκδηλώνονται με εμετούς, διάρροια, ανησυχία, πυρετό.
Πολλές φορές ο πυρετός αποτελεί το μόνο σύμπτωμα, με διάρκεια πολλών ημερών.
Το νεογέννητο με ουρολοίμωξη μπορεί να έχει σαν μόνο σύμπτωμα την άρνηση γάλακτος.
Στα μεγαλύτερα παιδιά τα συμπτώματα της ουρολοίμωξης είναι πιο ευκρινή [συχνουρία, πολλακισουρία, δυσουρία (πόνος κατά την ούρηση)] αλλά και πόνοι στην περιοχή της ουροδόχου κύστης.
Πολλές φορές η δυσοσμία των ούρων οδηγεί στη διάγνωση.
Ο ΠΥΡΕΤΟΣ ΔΕΝ ΑΠΟΤΕΛΕΙ ΑΠΑΡΑΙΤΗΤΟ ΣΥΜΠΤΩΜΑ ΣΤΗΝ ΟΥΡΟΛΟΙΜΩΞΗ, αλλά η απώλεια ούρων «βρέχεται το παιδί» αποτελεί πιθανότητα ουρολοίμωξης.
ΣΥΜΠΤΩΜΑΤΑ ΟΥΡΟΛΟΙΜΩΞΗΣ
Όπως ήδη ελέχθη η ουρολοίμωξη μπορεί να έχει συμπτώματα (συμπτωματική) ή όχι συμπτωματική. Τα συμπτώματα όταν υπάρχουν είναι σε:
ΛΟΙΜΩΞΗ (ΟΥΡΟΛΟΙΜΩΞΗ) ΤΟΥ ΚΑΤΩΤΕΡΟΥ ΟΥΡΟΠΟΙΗΤΙΚΟΥ (Κυστίτιδα)
→ Δυσουρία → συχνουρία → έπειξη προς ούρηση → πόνος στην υπερηβική περιοχή → νυκτουρία → ακράτεια ούρων → αίσθημα βάρους στην κάτω κοιλία → μικρές ποσότητες ούρων (σε κάθε ούρηση).
ΛΟΙΜΩΞΗ ΤΟΥ ΑΝΩΤΕΡΟΥ ΟΥΡΟΠΟΙΗΤΙΚΟΥ (πυελονεφρίτιδα)
→ Πόνος στην περιοχή της μέσης (οσφυαλγία) → ρίγος → πυρετός → αίσθημα κόπωσης → ναυτία → εμετοί → κυστικά ενοχλήματα.
Διάγνωση: πρώτο βήμα διάγνωση > Γενική ούρων :
- όψη θολή
- οσμή δυσάρεστη
- αντίδραση ουδέτερη, αλκαλική
- νιτρώδη θετικά
- πυοσφαίρια > 5 Κ.Ο.Π.
- Μικροοργανισμοί : άφθονοι
Μετά την παθολογική γενική ούρων γίνεται καλλιέργεια ούρων → βλέννη και επιθηλιακά κύτταρα → CRP → ΤΚΕ → Γενική αίματος (αριθμός λευκών).
ΑΝΑΛΥΣΗ ΟΥΡΩΝ – ΚΑΛΛΙΕΡΓΕΙΑ ΟΥΡΩΝ
Υπάρχουν ειδικοί στυλεοί (sticks) που ανιχνεύουν τα λευκά αιμοσφαίρια (πυοσφαίρια) και νιτρικά άλατα στα ούρα και αποδεικνύουν την παρουσία λοίμωξης.
Η μέθοδος ανιχνεύει κατά 75% - 96% την παρουσία πυοσφαιρίων (στα ούρα : πυουρία) και αποδεικνύει έτσι την ύπαρξη φλεγμονής
Επίσης η παρουσία νιτρικών αλάτων σημαίνει παρουσία μικροβίων (αρνητικούς κατά Gram χρώση – Gram-).
Η ειδικότητα (specificity) των νιτρικών είναι 90% αλλά ευαισθησία (sensitivity) είναι 35% - 85%.
Η μέθοδος εμβατισμού του stick στα ούρα παραμένει πολύτιμη, χρήσιμη για γρήγορη εκτίμηση και διάγνωση των ουρολοιμώξεων.
Στην ουροκαλλιέργεια που πρέπει να προέρχεται από το μέσον της ούρησης πρέπει να προσεχθεί η επιλοίμωξη, δηλάδη μόλυνση από μικρόβιο ή μικρόβια που προέρχονται από το περιβάλλον αλλά και από τα χέρια του ατόμου που παίρνει την καλλιέργεια.
Η καλύτερη και πιο σίγουρη μέθοδος είναι η λήψη ούρων για καλλιέργεια με καθετήρα κύστεως με υπερηβική χρήση, η παρουσία μικροβίων (χωρίς περιορισμό αποικιών) δείχνει φλεγμονή.
ΑΚΤΙΝΟΛΟΓΙΚΕΣ ΕΞΕΤΑΣΕΙΣ
Η πυελογραφία εξακολουθεί να παραμένει σοβαρή διαγνωστική εξέταση για ουρολοιμώξεις, επανειλημμένα και για να καταδείξει ανατομική ανωμαλίες νεφρών.
Απεικονιστικός έλεγχος περιλαμβάνει U/S – πυελογραφία – αξονική τομογραφία με χορήγηση ενδοφλεβίου σκιαγραφικού μέσου.
ΘΕΡΑΠΕΙΑ
Η πρώτης γραμμής θεραπεία των ουρολοιμώξεων περιλαμβάνει φάρμακα τα οποία : 1) θα πρέπει να εξουδετερώνουν τα πιο πιθανά μικρόβια που προκαλούν την ουρολοίμωξη, 2) να είναι ανεκτά, 3) να είναι μικρής διάρκειας θεραπεία, 4) οικονομικά προσιτή.
Πολλά από τα παραπάνω καλύπτονται από την χορήγηση Τριμεθοπρίμης – σαλφαμεθοξαζόλης (TMP – SMX) που χορηγείται στις μη επιπεπλεγμένες ουρολοιμώξεις.
Αποτελεσματικότητα: 90% - 95% Δοσολογία : 3 ημερών.
Για τους αρρώστους που αναφέρουν αλλεργία στη SMX χορηγείται τριμεθοπρίμη σαν μονοθεραπεία 3 ημερών με καλή αποτελεσματικότητα.
Η Νιτροφουραντοΐνη αποτελεί επιλογή φαρμάκου πρώτης γραμμής θεραπείας μη επιπεπλεγμένων ουρολοιμώξεων. Εξαιρετικό προφίλ ασφάλειας διαθέτει (ξεπερνά τα 50 χρόνια χρήσης).
Η μέγιστη αποτελεσματικότητα της νιτροφουραντοΐνης επιτυγχάνεται (ποσοστό 85% - 90%) με θεραπευτικό σχήμα 7 ημερών.
Αν γίνει η χορήγηση μόνο για 3 ημέρες η αποτελεσματικότητα θεραπείας μειώνεται στο 70% - 80%.
Η δεύτερη γραμμή θεραπείας των ουρολοιμώξεων είναι η εμπειρική θεραπεία μη επιπεπλεγμένων ουρολοιμώξεων.
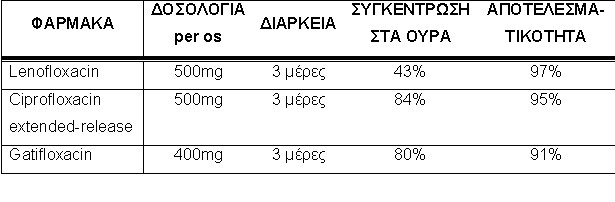
Οι κινολόνες χορηγούνται για διάστημα 3 ημερών με ποσοστά αποτελεσματικότητας 90% - 95%.
ΚΙΝΟΛΟΝΕΣ: → σιπροφλοξασίνη → λεβοφλοξασίνη → γκατιφλοξασίνη.
Η χορήγηση μπορεί να γίνει σε καθημερινή βάση μία φορά την ημέρα για διάστημα 3 ημερών.
Η χορήγηση μίας δόσης έχει ποσοστά θεραπείας 70% και περιορισμένη δυνατότητα εκρίζωσης S. Saptophyticus.
ΘΕΡΑΠΕΙΑ ΓΙΑ ΤΙΣ ΥΠΟΤΡΟΠΙΑΖΟΥΣΕΣ ΟΥΡΟΛΟΙΜΩΞΕΙΣ
Ορίζονται αυτές σαν εμφάνιση 2 ή περισσότερων επεισοδίων σε χρονική περίοδο 12 μηνών.
Αυτό οφείλεται: α) στην παραμονή των μικροβίων στην ουροδόχο κύστη, δεν εκριζώνονται από την δοθείσα θεραπεία β) υποτροπή αποτελεί συνεχιζόμενη επιλοίμωξη από άλλο μικρόβιο.
Η συμπτωματολογία των ουρολοιμώξεων είναι ίδια και τις περιπτώσεις (τελευταία πιο κοινή).
Το είδος των λοιμώξεων αυτών προκαλείται από κολοβακτηρίδια (70% - 90%) των περιπτώσεων – ακολουθεί ο S. Saprophyticus (5% - 20%).
Απεικονιστικός έλεγχος (U/S νεφρών, ουρητήρων, κύστεως – πυελογραφία – αξονική τομογραφία) πρέπει να γίνεται στις υποτροπιάζουσες λοιμώξεις (ανίχνευση λειτουργικών ανωμαλιών του ουροποιητικού συστήματος – ποσοστό 5%).
Οι κλινικές ενδείξεις για τον έλεγχο αυτό, είναι : α) εμφάνιση αιματουρίας, β) οξεία πυελονεφρίτιδα, γ) επίμονα σημεία, συμπτώματα κυστίτιδας παρά την επαρκή θεραπεία.
Τα επεισόδια οξείας κυστίτιδας αντιμετωπίζονται στον άρρωστο που πάσχει από υποτροπιάζουσες ουρολοιμώξεις με χορήγηση χημειοπροφύλαξης (καθημερινά την ώρα του ύπνου) για χρονικό διάστημα 6 – 12 μηνών.
Η μορφή αυτή της θεραπείας προλαμβάνει αποτελεσματικά τη λοίμωξη κατά την διάρκεια της και επιτρέπει στον φλεγμαίνοντα βλεννογόνο της κύστης να αποκατασταθεί λειτουργικά.
Δυστυχώς ποσοστό 50% των γυναικών υποτροπιάζει εντός 3 μηνών μετά την λήξη της χημειοπροφύλαξης.
Η προφυλακτική θεραπεία μετά την σεξουαλική επαφή αποτελεί οικονομική και αποδοτική μέθοδο (λήψη χημειοπροφύλαξης εντός 48 ωρών).
Πυελονεφρίτιδα
Η θεραπεία της εξαρτάται από την βαρύτητα των συμπτωμάτων.
Οι τοξικοί ασθενείς θεραπεύονται με ενδοφλέβια χορήγηση αμπικιλλίνης και αμινογλυκοσίδης (γειταμυκίνη).
Η δόση αμινογλυκοσίδης ρυθμίζεται ανάλογα με την τιμή κρεατινίνης του ορού.
Εναλλακτικές λύσεις θεραπείας αποτελούν: α) η αμιξυσιλίνη με κλαβαλανικό οξύ, β) κεφαλοσπορίνη 3ης γενιάς.
Η χορήγηση των αντιβιοτικών συνεχίζεται ενδοφλέβια έως ότου παρατηρηθεί υποχώρηση του πυρετού και της μικροβιαιμίας (συνήθως μετά πάροδο 3 ημερών και συνέχιση θεραπείας σύμφωνα με ενδείξεις αντιβιογράμματος για άλλες 10 – 14 ημέρες).
Όλα τα παραπάνω φάρμακα είναι συνήθως καλά ανεκτά από τους ασθενείς και έχουν ποσοστά ίασης 85% - 95%.
ΦΥΤΙΚΑ – ΦΥΣΙΚΑ ΒΟΗΘΗΜΑΤΑ ΓΙΑ ΤΗΝ ΘΕΡΑΠΕΙΑ ΤΩΝ ΟΥΡΟΛΟΙΜΩΞΕΩΝ
Φυσικός χυμός θεραπειών με βακκινία εμφανίζει ευεργετικές ιδιότητες για τις ουρολοιμώξεις.
Θεωρείται ότι ασκούν βακτηριοστατική επίδραση στα ουροπαθογόνα μικρόβια με χρονικό διάστημα 12 μηνών απαλλαγής των συμπτωμάτων.
Δεν έχει διευκρινιστεί απόλυτα η δράση τους όπως και δεν είναι γνωστό αν ο χυμός και τα χάπια (που κυκλοφορούν) έχουν την ίδια δράση.
Διάφορα είδη γαλακτοβακίλλου φαίνεται να αναστέλλουν την αποίκηση του κολοβακτηριδίου στο ουροποιητικό σύστημα. Χορήγηση κολπικού υπόθετου.
Επίσης εκχύλισμα βοτάνων φορσκολίνης βοηθάει στην εκρίζωση των μικροβίων του επιθηλίου της κύστης.
Οι ενδιαφέρουσες ελπιδοφόρες και πολλά υποσχόμενες έρευνες για Παρασκευή εμβολίων για την χρήση στις υποτροπιάζουσες ουρολοιμώξεις γίνονται στις ΗΠΑ.
Σήμερα κυκλοφορούν 2 είδη εμβολίων:
Το Solco – Urovac (Βασιλεία – Γερμανία)
Το UroVaxon (Κυκλοφορεί και Ελλάδα)
Το Solvo-Urovac αποτελεί συνδυασμό 10 μικροβίων αδρανοποιημένων δια θερμότητας (συμπεριλαμβάνονται 6 υποτύποι E. Coli + 1 υποτύπος Proteus mirabilis – Proteus morganii – Enterococcus faecalis – Klembiella pneumoniae.
Χορηγείται σαν κολπικό υπόθετο και συζητείται ή ενδομυϊκή και υποβεννογόνα χορήγηση.
Τα πρώτα αποτελέσματα εφαρμογής είναι ενθαρρυντικά ποσοστό 80% των ασθενών δεν εμφανίζει ουρολοίμωξη για 1 χρόνο.
Το UroVaxom χορηγείται per os και αποτελεί παρασκεύασμα άνοσο ενεργών συστατικών από 18 υποτύπος E. Coli.
Συμβάλλει σημαντικά στην πρόληψη των λοιμώξεων του ουροποιητικού οι οποίες υποτροπιάζουν και εμφανίζει παρόμοια αποτελέσματα με καθημερινή χρήση αντιβιοτικών (δεν χρειάζεται παράλληλη λήψη τροφής, δεν αναπτύσσεται ανθεκτικότητα στα μικρόβια).
Μετά 5 μήνες θεραπείας 70% των ασθενών δεν εμφάνισαν υποτροπή (εντός έτους παρακολούθηση).
Νέοι χημειοθεραπευτικοί παράγοντες – ουσίες
Νέα κατηγορία αντιβιοτικών (αναστολείς αντλιών βακτηριακής ροής) σε συνδυασμό με διαθέσιμα αντιβιοτικά αποτελούν το σύγχρονο πεδίο ερευνών (όπως και αναστολείς Mura που στοχεύουν στο αντίστοιχο μικροβιακό ένζυμο ώστε να εμποδίσουν την σύνθεση του κυτταρικού τοιχώματος του μικροβίου.
Σήμερα θεωρείται ότι ο συνδυασμός 2 ειδών αντιβιοτικών αποτρέπει την ανάπτυξη ανθεκτικότητας.
Παράλληλα σημειώνεται ότι η ευαισθησία στην TMP – SMX βαίνει μειώνεται συνεχώς (πλησιάζει το 20%) και προφανώς είναι ακατάλληλη για την εμπειρική θεραπεία των ουρολοιμώξεων.
Η αντιμικροβιακή ανθεκτικότητα στις φθοροκινιλόνες παραμένει χαμηλή αλλά αυξάνεται σημαντικά στις περιοχές πρωτοβάθμιας περίθαλψης.
Η ανθεκτικότητα στην αμπικιλλίνη και αμοξυκιλίνη πλησιάζει το 50% (αποκλείονται σαν πρώτης γραμμής φάρμακα). Η ανθεκτικότητα στην νιτροφανραντοΐνη παραμένει σε χαμηλά επίπεδα.
Συμπέρασμα: Κάθε ουρολοίμωξη αφορά όχι μόνο τον ουρολόγο αλλά και τον γιατρό της οικογένειας ο οποίος πρέπει να διαγνώσει και να καθοδηγήσει τον πάσχοντα.
Ref. : - Mayo Clin UITs
- Τα ΝΕΑ
- Am. J. of Med.
- Βικιπαιδεια
- Merck Man 18th ed.

Γράφει ο
Νίκος Καλλιακμάνης
Νίκος Καλλιακμάνης
Οι UITs, διακρίνονται:
Α) Σε λοιμώξεις με συμπτώματα.
Β) Σε λοιμώξεις χωρίς συμπτώματα (υποκλινικές μορφές).
Γ) Σε λοιμώξεις οξείες – χρόνιες.
Δ) Λοιμώξεις ανωτέρου – κατωτέρου ουροποιητικού συστήματος.
Ε) Ουρολοιμώξεις επιπεπλεγμένες – όχι επιπεπλεγμένες.
ΚΛΙΝΙΚΗ ΤΑΞΙΝΟΜΗΣΗ ΟΥΡΟΛΟΙΜΩΞΕΩΝ
ΠΡΩΤΗ ΛΟΙΜΩΞΗ: Κλινικά και εργαστηριακά η πρώτη εμφάνιση ουρολοίμωξης. Η λοίμωξη αυτή ανταποκρίνεται σε όλα σχεδόν τα αντιμικροβιακά φάρμακα.
ΕΠΙΜΟΝΗ ΜΙΚΡΟΒΙΟΥΡΙΑ: Η διατήρηση του μικροβίου στα ούρα δηλώνει ότι η αρχική θεραπευτική αντιμετώπιση του αρρώστου ήταν ανεπαρκής. Χαρακτηρίζεται από την παρουσία του ίδιου μικρόβιου στην καλλιέργεια ούρων και οφείλεται στην αντοχή του μικροβίου στο αντιβιοτικό που χρησιμοποιήθηκε.
ΕΠΑΝΑΜΟΛΥΝΣΗ ΕΠΑΝΕΜΦΑΝΙΣΗ ΟΥΡΟΛΟΙΜΩΞΗΣ: Νέα ουρολοίμωξη από διαφορετικό παθογόνο μικρόβιο με συχνά εστία εκτός του ουροποιητικού συστήματος. Είναι πιο συνήθως στις γυναίκες παρά στους άνδρες.
Πλειονότητα των UTIs προκαλείται :
1. Από μικρόβια που προέρχονται από ο έντερο.
2. Από σεξουαλικά μεταδιδόμενες ασθένειες (σύφιλις – γονόρροια – μυκόπλασμα – χλαμύδια – ουρεόπλασμα – HIV – έρπης γεννητικών οργάνων).
3. Από μυκοβακτηρίδια.
4. Από παράσιτα (φιλαρίαση, τριχομονοδίαση, λεϊσμανίαση, ελονοσία, σχιστοσωμίαση).
5. Από ιούς (αδενοϊοί: προκαλούν αιμορραγική κυστίτιδα).
6. Από μύκητες: καντιτίαση – ιστοπλάσμωση.
Υφίστανται στον ανθρώπινο οργανισμό μηχανισμοί οι οποίοι διατηρούν την ασηψία ουροποιητικού συστήματος και είναι:
α) Όξινο περιβάλλον των ούρων.
β) Συχνή κένωση χωρίς υπόλειμμα ούρων δηλαδή συχνές.
γ) Οι ανατομικοί σφυγκτήρες (ουρητήρων και ουρήθρας).
δ) Ανοσολογικοί και βλεννογονικοί φραγμοί.
Ποσοστό 95% των UITs συμβαίνουν όταν τα μικρόβια μετακινούνται από την ουρήθρα προς την ουροδόχο κύστη και στην περίπτωση της οξείας πυελονεφρίτιδας ανιόντων προσβάλλουν το νεφρικό παρέγχυμα.
Το υπόλοιπο 5% των UITs έχουν αιματογενή αιτιολογία.
Ποσοστό 65% των νοσηλευόμενων ασθενών στα Νοσοκομεία εμφανίζουν UITs.
Διαίρεση των ουρολοιμώξεων που έχει κλινική σημασία, είναι:
Οι επιπεπλεγμένες μορφές και μη μορφές αυτών.
Επιπεπλεγμένες μορφές θεωρούνται οι ουρολοιμώξεις οι οποίες εμφανίζουν παράγοντες, αίτια που δημιουργούν και συντηρούν τις ανιούσες ουρολοιμώξεις όπως στάση των ούρων, ανωμαλίες, αποφράξεις.
Τέτοια αίτια επίσης είναι:
- Καθετηριασμοί ουροδόχου κύστεως.
- Ύπαρξη διπλών ουροφόρων οδών – ουρητήρες.
- Τοποθέτηση «big tail» - ουροκαθετήρων.
- Κυστεοσκόπηση.
- Εκκολπώματα ουροχόδου κύστης.
- Ανατομικές ανωμαλίες του ουροποιητικού η οποία μπορεί να συμβούν στην κύηση, νευρογενή κύστη, στη σκλήρυνση κατά πλάκας, στην υπερτροφία προστάτη.
- Μη καλή κένωση ουροδόχου κύστεως (κύηση – νευρογενής κύστη – σκλήρυνση κατά πλάκα – υπερτροφία προστάτου).
- Ανατομικές ανωμαλίες.
Στα μικρά παιδιά σαν αίτιο ουρολοιμώξεων είναι πολύ συχνή η κυστεουρηθρική παλινδρόμηση (ποσοστό 30% - 40% στις ουρολοιμώξεις των παιδιών) η οποία προκαλείται από ανατομική ανωμαλία στην ουρητική κυστική βαλβίδα.
Οι μη επιπεπλεγμένες ουρολοιμώξεις είναι περισσότερο κοινές σε γυναίκες αλλά στις νεώτερες ηλικίες του ανδρικού φύλου (όπου η έφεση για μη ελεγχόμενο sex και η μη χρήση προφυλακτικού το οποίο σήμερα αποτελεί απαραίτητο στάδιο σε κάθε ερωτική επαφή, είναι πολύ συχνές καταστάσεις.
Παράγοντες κινδύνου των ουρολοιμώξεων μπορεί να είναι ΤΡΟΠΟΠΟΙΗΣΙΜΟΙ και να σχετίζονται είτε με τη σεξουαλική δραστηριότητα και σεξουαλικές κατευθύνσεις (οι αμφίφυλοι εμφανίζουν πολλές ουρολοιμώξεις είτε με την ηλικία του ατόμου – νεότεροι περισσότερες πιθανότητες ουρολοιμώξεων) αλλά και μη τροποποιήσιμος παράγοντας κινδύνου και αφορούν την γενετική προδιάθεση του ατόμου (αυξημένη συχνότητα ουρολοιμώξεων στις γυναίκες που στο άμεσο οικογενειακό περιβάλλον είχαν μέλη που έπασχαν από υποτροπιάζουσες ουρολοιμώξεις).
Επίσης άλλος γενετικός παράγοντας αναφέρεται το non-secretor status για τα αντιγόνα των ομάδων αίματος Α, Β, Ο (μη εκκρίνοντα αντιγόνα, ομάδες ατόμων), δηλαδή άτομα τα οποία ανεξάρτητα της ομάδας αίματος που διαθέτουν εκκρίνουν ή όχι αντιγόνα στα βιολογικά υγρά (γαστρικό υγρό – σίελο – βλέννα – ουροποιητικό σύστημα).
Η παρουσία εκκριτικών αντιγόνων (Secretor Se) επηρεάζει δραστικά τους υδρατάνθρακες οι οποίοι λαμβάνουν μέρος σαν δομικά στοιχεία σε ένζυμα (π.χ. αλκαλική φωσφατάση) όπως και στα διάφορα υγρά του οργανισμού (σίελος – γαστρικά υγρά) με τελικό αποτέλεσμα πρόκληση μεταβολικών δυσλειτουργιών και ανοσολογικών αντιδράσεων.
Ποσοστό 80% του γενικού πληθυσμού ανήκει στην εκκριτική ομάδα.
ΤΡΟΠΟΠΟΙΗΣΙΜΟΙ ΠΑΡΑΓΟΝΤΕΣ
Οι ουρολοιμώξεις στις νέες γυναίκες (προ της εμμηνόπαυσης) σχετίζονται άμεσα με τη σεξουαλική τους δραστηριότητα ενώ μετά την εμμηνόπαυση η ατροφία του κόλπου (ανεπάρκεια οιστρογόνων) – αυξημένη στάση ούρων – ιστορικό χειρουργικών επεμβάσεων ουροποιογεννητικού συστήματος – παρουσία κυστεοκήλης – ακράτεια ούρων, προκαλούν ουρολοιμώξεις.
Επίσης οι γυναίκες που πάσχουν από Σακχαρώδη Διαβήτη (ΣΔ) εμφανίζουν επεισόδια με κλινικά συμπτώματα 2 – 3 φορές συχνότερα συγκριτικά με τις γυναίκες χωρίς ΣΔ.
Επίσης, η συχνότητα της σεξουαλικής επαφής, οι αλλαγές ερωτικού συντρόφου εντός του προηγούμενου έτους – πλημμελής υγιεινή – μη καλή ενυδάτωση – αναστολή ούρησης – νάιλον εσώρουχα, ορισμένες σεξουαλικές συνήθειες (μη χρήση προφυλακτικού, όχι ούρηση μετά την σεξουαλική επαφή – χρήση αντισυλληπτικών μέσων (π.χ. διαφράγματος) – σπερματοκτόνα προκαλούν ουρολοιμώξεις.
Επίσης άλλος παράγοντας που ευνοεί τις ουρολοιμώξεις στις γυναίκες είναι η πρόσφατη (προηγούμενη 2 – 4 εβδομάδες) χρήση αντιβιοτικών, τα οποία διαταράσσουν την φυσιολογική χλωρίδα του κόλπου.
Πύλη εισόδου των μικροβίων που προκαλούν την λοίμωξη είναι η περιουρηθρικές περιοχές.
Οι γυναίκες είναι περισσότερο επιρρεπής στις ουρολοιμώξεις από τους άνδρες επειδή ανατομικά η ουρήθρα τους είναι βραχύτερη και σε στενή γειτνίαση με τον πρωκτό.
ΣΥΧΝΟΤΗΤΑ
Η αληθινή συχνότητα των ουρολοιμώξεων είναι ασαφής. Γενικά 1 στις 3 γυναίκες παρουσιάζει 1 επεισόδιο ουρολοίμωξης στη διάρκεια της ζωής της.
Περίπου 7 εκατομμύρια περιπτώσεις οξείας κυστίτιδας διαγιγνώσκονται κάθε χρόνο (στατιστική ΗΠΑ), αλλά πιθανόν ο πραγματικός αριθμός είναι πολύ μεγαλύτερος επειδή ποσοστό 50% των γυναικών δεν πάνε στο γιατρό τους.
Ομάδες οι οποίες εμφανίζουν αυξημένα ποσοστά ουρολοιμώξεων, είναι:
- ΕΓΚΥΟΙ ΓΥΝΑΙΚΕΣ
- ΗΛΙΚΙΩΜΕΝΑ ΑΤΟΜΑ
- ΑΤΟΜΑ ΜΕ ΝΕΥΡΟΛΟΓΙΚΑ ΠΡΟΒΛΗΜΑΤΑ (βλάβες σπονδυλικής στήλης)
- ΑΤΟΜΑ ΠΟΥ ΠΑΣΧΟΥΝ ΑΠΟ ΣΔ
- ΣΚΛΗΡΥΝΣΗ ΚΑΤΑ ΠΛΑΚΑΣ
- ΑΣΘΕΝΕΙΣ ΜΕ ΣΥΝΔΡΟΜΟ ΕΠΙΚΤΗΤΗΣ ΑΝΟΣΟΛΟΓΙΚΗΣ ΑΝΕΠΑΡΚΕΙΑΣ (AIDS)
- ΑΝΑΤΟΜΙΚΕΣ ΑΝΩΜΑΛΙΕΣ ΟΥΡΟΓΕΝΝΗΤΙΚΟΥ ΣΥΣΤΗΜΑΤΟΣ
Ο ΚΑΘΕΤΗΡΙΑΣΜΟΣ ΤΗΣ ΟΥΡΟΔΟΧΟΥ ΚΥΣΤΕΩΣ ΑΠΟΤΕΛΕΙ ΤΗΝ ΠΙΟ ΚΟΙΝΗ ΝΟΣΟΚΟΜΕΙΑΚΗ ΛΟΙΜΩΞΗ ΜΕ ΕΜΦΑΝΙΣΗ > 1.000.000 ΠΕΡΙΣΤΑΤΙΚΩΝ ΣΤΑ ΝΟΣΟΚΟΜΕΙΑ.
ΟΙ ΚΙΝΔΥΝΟΙ ΕΜΦΑΝΙΣΗΣ ΟΥΡΟΛΟΙΜΩΞΗΣ ΜΕΤΑ ΤΟΝ ΚΑΘΕΤΗΡΙΑΣΜΟ ΑΥΞΑΝΟΥΝ ΠΑΡΑΛΛΗΛΑ ΜΕ ΤΗ ΔΙΑΡΚΕΙΑ ΤΟΥ ΚΑΘΕΤΗΡΙΑΣΜΟΥ.
ΣΤΟΥΣ ΠΕΡΙΠΑΤΙΚΟΥΣ ΑΣΘΕΝΕΙΣ UITs ΑΠΟΤΕΛΟΥΝ ΤΟ 25% ΤΩΝ ΣΥΝΟΛΙΚΩΝ ΛΟΙΜΩΞΕΩΝ.

Gram+ μικρόβια όπως → ο Enterococcus faecalis – S. Saptophyticus → S. aureus για το υπόλοιπο ποσοστό.
ΟΥΡΟΛΟΙΜΩΞΕΙΣ ΣΤΙΣ ΓΥΝΑΙΚΕΣ
Όπως ελέχθη οι ουρολοιμώξεις εμφανίζονται συχνότερα στις γυναίκες (βραχύτερη ουρήθρα – γειτνίαση κόλπου με περίνεο).
Συνήθως αφορούν το κατώτερο ουροποιητικό σύστημα και εκδηλώνονται:
1. Σαν ασυμπτωματική μικροβιουρία.
2. Σαν οξεία κυστίτιδα.
3. Σαν ουρηθρικό σύνδρομο.
4. Οξεία πυελονεφρίτιδα.
Η κυστίτιδα οφείλεται συνήθως στο E. Coli (μικρόβιο του ΓΕΣ). Σεξουαλικές επαφές προκαλούν κυστίτιδα, αλλά αυτό δεν είναι απαραίτητο για την δημιουργία ουρολοίμωξης.
Η ουρηθρίτιδα – ουρηθρικό σύνδρομο προκαλείται συνήθως από σεξουαλικά μεταδιδόμενα νοσήματα (έρπητας – γονόρροια – χλαμύδια).
ΟΥΡΟΛΟΙΜΩΞΕΙΣ ΣΤΟΥΣ ΑΝΔΡΕΣ
Εκδηλώνονται με συμπτώματα κυστίτιδας (δυσουρία, συχνοουρία, έπειξη προς ούρηση, στραγγουρία* και συμπτώματα απόφραξης (μείωση ακτίνας ούρων, δυσκολία έναρξης ούρησης, αδυναμία κένωσης της κύστης, νυκτουρία, ούρηση σε 2 ακτίνες (τα συμπτώματα απόφραξης υποδηλώνουν συμμετοχή του προστάτη αδένα στην φλεγμονή).
Στραγγουρία: αποβολή ούρων με ρυθμό σταγόνων.
Όλα τα παραπάνω συμπτώματα αν συνοδεύονται από μικροβιουρία ή πνουρία, υπερηβικό πόνο, πόνο στην περιοχή θυρεοειδή νεύρου* και δυσκολία, ενοχλήσεις κατά την εκσπερμάτιση ή αιμοσπερμία αποτελούν διαγνωστικά στοιχεία χρόνιας προστατίτιδας.
Ο οξεία μικροβιακή προστατίτιδα εκτός από τα παραπάνω συμπτώματα προκαλεί ρίγη, υψηλό πυρετό, έντονο περινεϊκό πόνο.
Θυρεοειδές νεύρο: Νευρώνει την άρθρωση του ισχίου σε συνεργασία με μηριαίο νεύρο και μυϊκές ομάδες.
Πιστεύεται ότι ποσοστό 80% των επαναμολύνσεων-ουρολοιμώξεων οφείλεται σε μειωμένη αντίσταση του ανοσολογικού συστήματος του οργανισμού.
ΟΥΡΟΛΟΙΜΩΞΕΙΣ ΣΕ ΕΙΔΙΚΕΣ ΟΜΑΔΕΣ ΑΤΟΜΩΝ
• Ουρολοίμωξη κατά την εγκυμοσύνη: Ανατομικές, ορμονικές διαταραχές που συνοδεύουν την εγκυμοσύνη αυξάνουν την ευαισθησία της εγκύου γυναίκας στις ουρολοιμώξεις.
Τέτοιοι παράγοντες είναι:
- Μηχανική πίεση των ουρητήρων από το κύημα.
- Διεύρυνση του αυλού τους από την έκκριση ορμονών.
- Ατονία των μυϊκών στοιβάδων των ουρητήρων και γενικά του αποχευτικού συστήματος της εγκύου
Η ουρολοίμωξη κατά την εγκυμοσύνη πρέπει και να διαγνωστεί έγκαιρα αλλά και να θεραπευτεί επειδή μπορεί να εξελιχθεί σε οξεία πυελονεφρίτιδα με κίνδυνο πρόκλησης ακόμα και πρόωρου τοκετού. Παράδειγμα αποτελεί η ασυμπτωματική «μικροβιουρία» παρατηρείται σε 15% των εγκύων και η οποία θεραπεύεται κατάλληλα.
Ενεργός πυελονεφρίτιδα μπορεί να υπάρχει στις έγκυες γυναίκες χωρίς συμπτώματα (χωρίς να προηγείται πολλές φορές η μικροβιουρία).
Η χωρίς συμπτώματα μικροβουρία, οι ουρολοιμώξεις, η πυελονεφρίτιδα αυξάνουν τον κίνδυνο του πρόωρου τοκετού, αποβολής του εμβρύου.
Διάγνωση: Γενική ούρων – καλλιέργεια ούρων.
Θεραπεία
Η εμφανιζόμενη μικροβιουρία στις έγκυες γυναίκες θεραπεύονται σαν αληθείς ουρολοιμώξεις. Οι έγκυες σε μικροβιουρία παρακολουθούνται με καλλιέργειες ούρων κάθε μήνα.
Εμπειρική θεραπεία
- Cephalexin
- Nitrofurantoin
- Trimethoprim/Sulfamethexazole
Μετά την χορήγηση θεραπείας επανάληψη της ουροκαλλιέργειας.
• Ουρολοιμώξεις στα παιδιά
Τα συμπτώματα του παιδιού με ουρολοίμωξη έχουν άμεση σχέση με την ηλικία του.
Στα βρέφη οι ουρολοιμώξεις εκδηλώνονται με εμετούς, διάρροια, ανησυχία, πυρετό.
Πολλές φορές ο πυρετός αποτελεί το μόνο σύμπτωμα, με διάρκεια πολλών ημερών.
Το νεογέννητο με ουρολοίμωξη μπορεί να έχει σαν μόνο σύμπτωμα την άρνηση γάλακτος.
Στα μεγαλύτερα παιδιά τα συμπτώματα της ουρολοίμωξης είναι πιο ευκρινή [συχνουρία, πολλακισουρία, δυσουρία (πόνος κατά την ούρηση)] αλλά και πόνοι στην περιοχή της ουροδόχου κύστης.
Πολλές φορές η δυσοσμία των ούρων οδηγεί στη διάγνωση.
Ο ΠΥΡΕΤΟΣ ΔΕΝ ΑΠΟΤΕΛΕΙ ΑΠΑΡΑΙΤΗΤΟ ΣΥΜΠΤΩΜΑ ΣΤΗΝ ΟΥΡΟΛΟΙΜΩΞΗ, αλλά η απώλεια ούρων «βρέχεται το παιδί» αποτελεί πιθανότητα ουρολοίμωξης.
ΣΥΜΠΤΩΜΑΤΑ ΟΥΡΟΛΟΙΜΩΞΗΣ
Όπως ήδη ελέχθη η ουρολοίμωξη μπορεί να έχει συμπτώματα (συμπτωματική) ή όχι συμπτωματική. Τα συμπτώματα όταν υπάρχουν είναι σε:
ΛΟΙΜΩΞΗ (ΟΥΡΟΛΟΙΜΩΞΗ) ΤΟΥ ΚΑΤΩΤΕΡΟΥ ΟΥΡΟΠΟΙΗΤΙΚΟΥ (Κυστίτιδα)
→ Δυσουρία → συχνουρία → έπειξη προς ούρηση → πόνος στην υπερηβική περιοχή → νυκτουρία → ακράτεια ούρων → αίσθημα βάρους στην κάτω κοιλία → μικρές ποσότητες ούρων (σε κάθε ούρηση).
ΛΟΙΜΩΞΗ ΤΟΥ ΑΝΩΤΕΡΟΥ ΟΥΡΟΠΟΙΗΤΙΚΟΥ (πυελονεφρίτιδα)
→ Πόνος στην περιοχή της μέσης (οσφυαλγία) → ρίγος → πυρετός → αίσθημα κόπωσης → ναυτία → εμετοί → κυστικά ενοχλήματα.
Διάγνωση: πρώτο βήμα διάγνωση > Γενική ούρων :
- όψη θολή
- οσμή δυσάρεστη
- αντίδραση ουδέτερη, αλκαλική
- νιτρώδη θετικά
- πυοσφαίρια > 5 Κ.Ο.Π.
- Μικροοργανισμοί : άφθονοι
Μετά την παθολογική γενική ούρων γίνεται καλλιέργεια ούρων → βλέννη και επιθηλιακά κύτταρα → CRP → ΤΚΕ → Γενική αίματος (αριθμός λευκών).
ΑΝΑΛΥΣΗ ΟΥΡΩΝ – ΚΑΛΛΙΕΡΓΕΙΑ ΟΥΡΩΝ
Υπάρχουν ειδικοί στυλεοί (sticks) που ανιχνεύουν τα λευκά αιμοσφαίρια (πυοσφαίρια) και νιτρικά άλατα στα ούρα και αποδεικνύουν την παρουσία λοίμωξης.
Η μέθοδος ανιχνεύει κατά 75% - 96% την παρουσία πυοσφαιρίων (στα ούρα : πυουρία) και αποδεικνύει έτσι την ύπαρξη φλεγμονής
Επίσης η παρουσία νιτρικών αλάτων σημαίνει παρουσία μικροβίων (αρνητικούς κατά Gram χρώση – Gram-).
Η ειδικότητα (specificity) των νιτρικών είναι 90% αλλά ευαισθησία (sensitivity) είναι 35% - 85%.
Η μέθοδος εμβατισμού του stick στα ούρα παραμένει πολύτιμη, χρήσιμη για γρήγορη εκτίμηση και διάγνωση των ουρολοιμώξεων.
Στην ουροκαλλιέργεια που πρέπει να προέρχεται από το μέσον της ούρησης πρέπει να προσεχθεί η επιλοίμωξη, δηλάδη μόλυνση από μικρόβιο ή μικρόβια που προέρχονται από το περιβάλλον αλλά και από τα χέρια του ατόμου που παίρνει την καλλιέργεια.
Η καλύτερη και πιο σίγουρη μέθοδος είναι η λήψη ούρων για καλλιέργεια με καθετήρα κύστεως με υπερηβική χρήση, η παρουσία μικροβίων (χωρίς περιορισμό αποικιών) δείχνει φλεγμονή.
ΑΚΤΙΝΟΛΟΓΙΚΕΣ ΕΞΕΤΑΣΕΙΣ
Η πυελογραφία εξακολουθεί να παραμένει σοβαρή διαγνωστική εξέταση για ουρολοιμώξεις, επανειλημμένα και για να καταδείξει ανατομική ανωμαλίες νεφρών.
Απεικονιστικός έλεγχος περιλαμβάνει U/S – πυελογραφία – αξονική τομογραφία με χορήγηση ενδοφλεβίου σκιαγραφικού μέσου.
ΘΕΡΑΠΕΙΑ
Η πρώτης γραμμής θεραπεία των ουρολοιμώξεων περιλαμβάνει φάρμακα τα οποία : 1) θα πρέπει να εξουδετερώνουν τα πιο πιθανά μικρόβια που προκαλούν την ουρολοίμωξη, 2) να είναι ανεκτά, 3) να είναι μικρής διάρκειας θεραπεία, 4) οικονομικά προσιτή.
Πολλά από τα παραπάνω καλύπτονται από την χορήγηση Τριμεθοπρίμης – σαλφαμεθοξαζόλης (TMP – SMX) που χορηγείται στις μη επιπεπλεγμένες ουρολοιμώξεις.
Αποτελεσματικότητα: 90% - 95% Δοσολογία : 3 ημερών.
Για τους αρρώστους που αναφέρουν αλλεργία στη SMX χορηγείται τριμεθοπρίμη σαν μονοθεραπεία 3 ημερών με καλή αποτελεσματικότητα.
Η Νιτροφουραντοΐνη αποτελεί επιλογή φαρμάκου πρώτης γραμμής θεραπείας μη επιπεπλεγμένων ουρολοιμώξεων. Εξαιρετικό προφίλ ασφάλειας διαθέτει (ξεπερνά τα 50 χρόνια χρήσης).
Η μέγιστη αποτελεσματικότητα της νιτροφουραντοΐνης επιτυγχάνεται (ποσοστό 85% - 90%) με θεραπευτικό σχήμα 7 ημερών.
Αν γίνει η χορήγηση μόνο για 3 ημέρες η αποτελεσματικότητα θεραπείας μειώνεται στο 70% - 80%.
Η δεύτερη γραμμή θεραπείας των ουρολοιμώξεων είναι η εμπειρική θεραπεία μη επιπεπλεγμένων ουρολοιμώξεων.
Οι κινολόνες χορηγούνται για διάστημα 3 ημερών με ποσοστά αποτελεσματικότητας 90% - 95%.
ΚΙΝΟΛΟΝΕΣ: → σιπροφλοξασίνη → λεβοφλοξασίνη → γκατιφλοξασίνη.
Η χορήγηση μπορεί να γίνει σε καθημερινή βάση μία φορά την ημέρα για διάστημα 3 ημερών.
Η χορήγηση μίας δόσης έχει ποσοστά θεραπείας 70% και περιορισμένη δυνατότητα εκρίζωσης S. Saptophyticus.

ΘΕΡΑΠΕΙΑ ΓΙΑ ΤΙΣ ΥΠΟΤΡΟΠΙΑΖΟΥΣΕΣ ΟΥΡΟΛΟΙΜΩΞΕΙΣ
Ορίζονται αυτές σαν εμφάνιση 2 ή περισσότερων επεισοδίων σε χρονική περίοδο 12 μηνών.
Αυτό οφείλεται: α) στην παραμονή των μικροβίων στην ουροδόχο κύστη, δεν εκριζώνονται από την δοθείσα θεραπεία β) υποτροπή αποτελεί συνεχιζόμενη επιλοίμωξη από άλλο μικρόβιο.
Η συμπτωματολογία των ουρολοιμώξεων είναι ίδια και τις περιπτώσεις (τελευταία πιο κοινή).
Το είδος των λοιμώξεων αυτών προκαλείται από κολοβακτηρίδια (70% - 90%) των περιπτώσεων – ακολουθεί ο S. Saprophyticus (5% - 20%).
Απεικονιστικός έλεγχος (U/S νεφρών, ουρητήρων, κύστεως – πυελογραφία – αξονική τομογραφία) πρέπει να γίνεται στις υποτροπιάζουσες λοιμώξεις (ανίχνευση λειτουργικών ανωμαλιών του ουροποιητικού συστήματος – ποσοστό 5%).
Οι κλινικές ενδείξεις για τον έλεγχο αυτό, είναι : α) εμφάνιση αιματουρίας, β) οξεία πυελονεφρίτιδα, γ) επίμονα σημεία, συμπτώματα κυστίτιδας παρά την επαρκή θεραπεία.
Τα επεισόδια οξείας κυστίτιδας αντιμετωπίζονται στον άρρωστο που πάσχει από υποτροπιάζουσες ουρολοιμώξεις με χορήγηση χημειοπροφύλαξης (καθημερινά την ώρα του ύπνου) για χρονικό διάστημα 6 – 12 μηνών.
Η μορφή αυτή της θεραπείας προλαμβάνει αποτελεσματικά τη λοίμωξη κατά την διάρκεια της και επιτρέπει στον φλεγμαίνοντα βλεννογόνο της κύστης να αποκατασταθεί λειτουργικά.
Δυστυχώς ποσοστό 50% των γυναικών υποτροπιάζει εντός 3 μηνών μετά την λήξη της χημειοπροφύλαξης.
Η προφυλακτική θεραπεία μετά την σεξουαλική επαφή αποτελεί οικονομική και αποδοτική μέθοδο (λήψη χημειοπροφύλαξης εντός 48 ωρών).
Πυελονεφρίτιδα
Η θεραπεία της εξαρτάται από την βαρύτητα των συμπτωμάτων.
Οι τοξικοί ασθενείς θεραπεύονται με ενδοφλέβια χορήγηση αμπικιλλίνης και αμινογλυκοσίδης (γειταμυκίνη).
Η δόση αμινογλυκοσίδης ρυθμίζεται ανάλογα με την τιμή κρεατινίνης του ορού.
Εναλλακτικές λύσεις θεραπείας αποτελούν: α) η αμιξυσιλίνη με κλαβαλανικό οξύ, β) κεφαλοσπορίνη 3ης γενιάς.
Η χορήγηση των αντιβιοτικών συνεχίζεται ενδοφλέβια έως ότου παρατηρηθεί υποχώρηση του πυρετού και της μικροβιαιμίας (συνήθως μετά πάροδο 3 ημερών και συνέχιση θεραπείας σύμφωνα με ενδείξεις αντιβιογράμματος για άλλες 10 – 14 ημέρες).
Όλα τα παραπάνω φάρμακα είναι συνήθως καλά ανεκτά από τους ασθενείς και έχουν ποσοστά ίασης 85% - 95%.
ΦΥΤΙΚΑ – ΦΥΣΙΚΑ ΒΟΗΘΗΜΑΤΑ ΓΙΑ ΤΗΝ ΘΕΡΑΠΕΙΑ ΤΩΝ ΟΥΡΟΛΟΙΜΩΞΕΩΝ
Φυσικός χυμός θεραπειών με βακκινία εμφανίζει ευεργετικές ιδιότητες για τις ουρολοιμώξεις.
Θεωρείται ότι ασκούν βακτηριοστατική επίδραση στα ουροπαθογόνα μικρόβια με χρονικό διάστημα 12 μηνών απαλλαγής των συμπτωμάτων.
Δεν έχει διευκρινιστεί απόλυτα η δράση τους όπως και δεν είναι γνωστό αν ο χυμός και τα χάπια (που κυκλοφορούν) έχουν την ίδια δράση.
Διάφορα είδη γαλακτοβακίλλου φαίνεται να αναστέλλουν την αποίκηση του κολοβακτηριδίου στο ουροποιητικό σύστημα. Χορήγηση κολπικού υπόθετου.
Επίσης εκχύλισμα βοτάνων φορσκολίνης βοηθάει στην εκρίζωση των μικροβίων του επιθηλίου της κύστης.
Οι ενδιαφέρουσες ελπιδοφόρες και πολλά υποσχόμενες έρευνες για Παρασκευή εμβολίων για την χρήση στις υποτροπιάζουσες ουρολοιμώξεις γίνονται στις ΗΠΑ.
Σήμερα κυκλοφορούν 2 είδη εμβολίων:
Το Solco – Urovac (Βασιλεία – Γερμανία)
Το UroVaxon (Κυκλοφορεί και Ελλάδα)
Το Solvo-Urovac αποτελεί συνδυασμό 10 μικροβίων αδρανοποιημένων δια θερμότητας (συμπεριλαμβάνονται 6 υποτύποι E. Coli + 1 υποτύπος Proteus mirabilis – Proteus morganii – Enterococcus faecalis – Klembiella pneumoniae.
Χορηγείται σαν κολπικό υπόθετο και συζητείται ή ενδομυϊκή και υποβεννογόνα χορήγηση.
Τα πρώτα αποτελέσματα εφαρμογής είναι ενθαρρυντικά ποσοστό 80% των ασθενών δεν εμφανίζει ουρολοίμωξη για 1 χρόνο.
Το UroVaxom χορηγείται per os και αποτελεί παρασκεύασμα άνοσο ενεργών συστατικών από 18 υποτύπος E. Coli.
Συμβάλλει σημαντικά στην πρόληψη των λοιμώξεων του ουροποιητικού οι οποίες υποτροπιάζουν και εμφανίζει παρόμοια αποτελέσματα με καθημερινή χρήση αντιβιοτικών (δεν χρειάζεται παράλληλη λήψη τροφής, δεν αναπτύσσεται ανθεκτικότητα στα μικρόβια).
Μετά 5 μήνες θεραπείας 70% των ασθενών δεν εμφάνισαν υποτροπή (εντός έτους παρακολούθηση).
Νέοι χημειοθεραπευτικοί παράγοντες – ουσίες
Νέα κατηγορία αντιβιοτικών (αναστολείς αντλιών βακτηριακής ροής) σε συνδυασμό με διαθέσιμα αντιβιοτικά αποτελούν το σύγχρονο πεδίο ερευνών (όπως και αναστολείς Mura που στοχεύουν στο αντίστοιχο μικροβιακό ένζυμο ώστε να εμποδίσουν την σύνθεση του κυτταρικού τοιχώματος του μικροβίου.
Σήμερα θεωρείται ότι ο συνδυασμός 2 ειδών αντιβιοτικών αποτρέπει την ανάπτυξη ανθεκτικότητας.
Παράλληλα σημειώνεται ότι η ευαισθησία στην TMP – SMX βαίνει μειώνεται συνεχώς (πλησιάζει το 20%) και προφανώς είναι ακατάλληλη για την εμπειρική θεραπεία των ουρολοιμώξεων.
Η αντιμικροβιακή ανθεκτικότητα στις φθοροκινιλόνες παραμένει χαμηλή αλλά αυξάνεται σημαντικά στις περιοχές πρωτοβάθμιας περίθαλψης.
Η ανθεκτικότητα στην αμπικιλλίνη και αμοξυκιλίνη πλησιάζει το 50% (αποκλείονται σαν πρώτης γραμμής φάρμακα). Η ανθεκτικότητα στην νιτροφανραντοΐνη παραμένει σε χαμηλά επίπεδα.
Συμπέρασμα: Κάθε ουρολοίμωξη αφορά όχι μόνο τον ουρολόγο αλλά και τον γιατρό της οικογένειας ο οποίος πρέπει να διαγνώσει και να καθοδηγήσει τον πάσχοντα.
Ref. : - Mayo Clin UITs
- Τα ΝΕΑ
- Am. J. of Med.
- Βικιπαιδεια
- Merck Man 18th ed.




